 Регуляция репродуктивной
функции. Нормальный менструальный цикл Регуляция репродуктивной
функции. Нормальный менструальный цикл
Регуляция репродуктивной
функции осуществляется единой функциональной нейроэндокринной системой. Теория
о функциональных системах регуляции в организме человека впервые была
сформулирована известным физиологом академиком П. К. Анохиным в 30-х годах XX в.
и получила признание во всем мире. Функциональная система должна обязательно
включать в себя центральное звено и периферические (эффекторные,
исполнительные) органы с различным количеством промежуточных звеньев.
В нейроэндокринной
системе регуляции репродуктивной функции выделяют пять звеньев,
взаимодействующих по принципу прямой и обратной отрицательной и положительной
взаимосвязи, определяемой характером сигналов этих звеньев. Ведущая роль в
деятельности нейроэндокринных систем отводится отрицательным обратным
связям.
Высшим уровнем регуляции
репродуктивной системы являются структуры, составляющие акцептор результата
действия. В них воспринимается результат действия всей системы и ее интеграция.
К структурам акцептора результата действия относятся высшие отделы нервной системы,
миндалевидный комплекс, гиппокамп и другие гипоталамические структуры. Они
влияют на функцию гипоталамуса и гипофиза. Причем это влияние может быть
стимулирующим и ингибирующим. Различные участки указанных структур стимулируют
или тормозят секрецию и выброс гонадолиберинов и гонадотропинов, ускоряют или
блокируют овуляцию, ускоряют или задерживают половое развитие, повышают или
снижают сексуальность. Физиологические эффекты структур высшего уровня
регуляции осуществляются благодаря нервным и гуморальным связям. Ведущая роль в
этих взаимосвязях отводится мозговым нейротрансн-миттерам (катехоламины,
серотонин, ацетилхолин, ГАМК, глютаминовая кислота, энкефалины), которые
обнаружены в экстрапирамидных образованиях. Церебральные нейротрансмиттеры
регулируют гипоталамо-гипофизарно-яичниковый уровень репродуктивной функции.
Так, они определяют циркадные и цирхоральные ритмы, которые являются ведущими в
функционировании всей репродуктивной системы. Эндокринный гомеостаз организма
поддерживается циркадной регуляцией гипоталамо-гипофизарной системы, состояние
которой определяется циркадным выбросом нейротрансмиттеров. Основными из них
являются биогенные амины и энкефалины.
В структуре высшего
звена регуляции репродуктивной функции рассматривается и эпифиз - важнейший
нейро-эндокринный передатчик, ранее известный как ингибитор развития половой
системы. Установлена роль эпифиза в регуляции полового созревания,
функционального состояния гипоталамуса, гипофиза и яичников, беременности,
лактации, а также в развитии ряда гинекологических заболеваний.
Вторым уровнем регуляции
репродуктивной функции является гипоталамус, в частности его гипофизотропная
зона, состоящая из нейронов вентро- и дорсомедиальных аркуатных ядер,
обладающих нейросекреторной активностью либеринов и статинов. Все 10 либеринов
и статинов гипоталамуса участвуют в регуляции репродуктивной функции. Особая
роль при этом принадлежит люлиберину, фолиберину, пролактостатину - пролактинингибирующему
фактору (ПИФ), тиролиберину и кортиколиберину.
Третьим уровнем регуляции
репродуктивной функции является гипофиз.
В нем вырабатываются тройные гормоны периферических эндокринных желез (ФСГ, ЛГ,
ПРЛ, ТТГ, АКТГ) и др. Гонадотропины, взаимодействуя, оказывают влияние на
функцию яичников. ФСГ стимулирует рост и созревание фолликулов, секрецию ими
эстрогенов. Образование и деятельность желтого тела контролируется ЛГ и ПРЛ.
ПРЛ также контролирует рост молочных желез и процесс лактации. В то же время
эстрогены ингибируют синтез и выброс ФСГ, а прогестерон - ЛГ и ПРЛ. Таким
образом, в зависимости от концентрации и соотношения половых стероидных
гормонов угнетается или активируется продукция соответствующих тропных гормонов
гипофиза.
Периферические эндокринные
органы (яичники, щитовидная железа, надпочечники) представляют четвертый
уровень регуляции репродуктивной функции. Основная роль из них принадлежит
яичникам.
В яичниках происходят процессы
биосинтеза стероидов и развития фолликулов. Фолликулогенез начинается в антенатальном
периоде, заканчивается в постменопаузальном. Большинство фолликулов
претерпевает атретические изменения и только часть (до 10%) проходит полный
цикл развития от примордиального до преовуляторного, затем после овуляции превращается
в желтое тело. Доминантный фолликул в первые дни менструального цикла имеет
диаметр 2 мм, к моменту овуляции увеличивается до 20 - 25 мм. Количество
фолликулярной жидкости к овуляции увеличивается в 100 раз и более, а клеток гранулезы
- с 0,5 • 106 до 50 • 106. Процесс овуляции совершается с участием
простагландинов (F2a и Е2), протеолитических ферментов, окситоцина и релаксина.
На процесс овуляции влияют и внешние факторы (питание, стрессовые ситуации, световой
и температурный режимы), но главными являются половые гормоны. Повышается
уровень люлиберина, затем на фоне увеличенной секреции ФСГ, эстрадиола и
последующего пика ЛГ происходит овуляция - разрыв базальной мембраны доминантного
фолликула и кровотечение из капилляров тека-клеток. Накануне имеет место
снижение уровня ПРЛ. Затем начинается следующая фаза цикла - лютеиновая, или
фаза желтого тела. Овуляция может проявляться кратковременными болями в низу
живота. Вскоре увеличиваются слизистые выделения из влагалища, происходят
падение базальной температуры с повышением ее уже на следующий день,
возрастание уровня прогестерона и секреторная трансформация эндометрия, а гакже другие изменения в различных органах и
системах организма. Все это лежит в основе методов диагностики овуляции и ряда
патологических состояний - тестов функциональной диагностики.
Развитие фолликулов с
созреванием яйцеклетки и в последующем желтого тела происходит одновременно с
интенсивным процессом биосинтеза стероидных половых гормонов - эстрогенов,
прогестерона и андрогенов, В первую фазу цикла в яичнике секретируется
эстрадиола 50 - 100 мкг/сут, прогестерона -2-5 мг/сут, во вторую фазу -
соответственно 200 - 300 мкг/сут и 20 - 25 мг/сут, а к моменту овуляции - 400 -
900 мкг/сут эстрадиола и 10 - 15 мг/сут прогестерона. В яичниках синтезируются
и андрогены (андростендион) - до 1,5 мг/сут (или 0,15 мг/сут тестостерона). В
большем количестве тестостерон секретируется в коре надпочечников.
В гранулезных клетках
фолликулов образуются также ингибин, тормозящий выделение ФСГ гипофизом,
белковые вещества местного действия - окситоцин и релаксин, а также простагландины.
Окситоцин оказывает лютеолитическое действие на желтое тело, а релаксин - токолитическое
действие на миометрий.
Максимальная
гормональная активность структур всех четырех уровней отмечается в
периовуляторный период (до, во время и после овуляции).
Влияние надпочечников на
регуляцию репродуктивной функции осуществляется через гормоны коры и мозговое
вещество этих желез. Кора надпочечников имеет морфологическое сходство с корой
яичников по происхождению из мезодермальных зачатков, что и определяет сходство
их гормонов по химическому строению, а также по цикличности биосинтеза. Известно,
что различные нарушения биосинтеза и метаболизма кортикостероидов приводят к
патологии гормональной функции яичников и обусловливают многие гинекологические
заболевания (синдромы Иценко - Кушинга, склерополикистозных яичников и др.).
Вместе с тем всевозможные нарушения генеративной функции сопровождаются
патофизиологическими изменениями коры надпочечников. Не менее очевидна роль
симпатоадреналовой системы в общей нейроэндокринной регуляции репродуктивной
функции. С помощью катехоламинов можно воздействовать на процессы созревания
фолликулов, желтого тела и овуляцию.
Роль щитовидной железы в
регуляции репродуктивной функции отчетливо просматривается как в норме, так и
особенно при ее функциональных нарушениях по типу гипер- и гипотиреоза. Избыток
Т3 и Т4 приводит к увеличению ЛГ, подавлению овуляторного пика гормонов,
недостаточности лютеиновой фазы, нарушениям менструального цикла и бесплодию.
При дефиците тиреоидных гормонов снижается биосинтез ФСГ и ЛГ, угнетается
функция яичников со всеми дальнейшими проявлениями их недостаточности.
Патология
гипофизарно-тиреоидной системы особенно отражается на течении беременности и
развитии плода. Если выраженные клинические формы заболеваний щитовидной
железы вызывают различные нарушения менструального цикла и бесплодие, то при
субклинических формах наблюдаются невынашивание и другие осложнения в течении
беременности и развитии плода.
Пятым уровнем регуляции
репродуктивной системы являются половые органы и молочные железы женщины, а
также кожа, кости и жировая ткань. В них реализуют свое действие половые
стероидные гормоны, в связи с чем эти органы считаются органами-мишенями.
Клетки этих тканей и органов имеют рецепторы половых гормонов. Выделяют
цитоплазменные и ядерные рецепторы. Цитоплазменные рецепторы строго специфичны
к эстрогенам, прогестерону и тестостерону, а ядерные могут быть акцепторами
(наряду со стероидными гормонами) для аминопептидов, инсулина и глюкагона.
Рецепторы к половым
гормонам обнаружены во всех структурах репродуктивной системы и в центральной
нервной системе. Содержание стероидных рецепторов и их активность в половых
органах, и особенно в эндометрии, изменяются с учетом фазы цикла, т. е. зависят
от уровня гормонов в крови. Для прогестерона по рецепторному связыванию
антагонистами считаются глюкокортикоиды.
Нормальный менструальный
цикл. Менструации - это периодически повторяющиеся маточные кровотечения с определенными
интервалами в течение всего репродуктивного периода жизни женщины. Под менструальным
циклом следует понимать комплекс изменений во всех звеньях (уровнях) репродуктивной
системы, регулярно повторяющихся в течение репродуктивного периода жизни
женщины вне беременности и лактационного периода. Внешние параметры нормального
менструального цикла: продолжительность от 20 до 36 дней; продолжительность
кровянистых выделений (менструации) от 2 до 7 дней; общая кровопотеря от 50 до
150 мл; субъективные ощущения не снижают работоспособности и не ухудшают
самочувствия. Считается, что около 80% женщин имеют менструальный цикл с
продолжительностью 28 дней, маточными кровотечениями в течение 3-5 дней и
общей кровопотерей 50-100 мл. Отдельные авторы считают, что менструация - это
проявление несостоятельности или «регулярный срыв» деятельности сложной
репродуктивной системы, предназначенный для обеспечения зачатия и беременности.
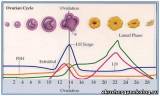
Эндокринологические
критерии нормального менструального цикла представлены следующими изменениями:
отмечается пик эстрадиола на фоне достаточного уровня эстрогенных соединений;
наблюдается пик ЛГ за 12 - 14 ч до начала менструации; повышается уровень
прогестерона, достигая максимума через 6 - 8 ч после пика ЛГ; средняя
продолжительность фолликулиновой и лютеиновой фаз составляет 12 - 14 дней, хотя
и возможны колебания. Возникновение менструации обычно происходит на фоне
снижения уровня эстрогенов. В период полового созревания и в пременопаузальном
периоде эти закономерности отсутствуют.
В течение менструального
цикла происходят циклические изменения и в эндометрии, по оценке морфологии
которого можно определить функциональное состояние яичников.
В первой фазе
менструального цикла клетки эндометрия (желез и стромы) находятся в стадии
быстрого размножения и митотической активности.
Во второй фазе цикла в
железистом эпителии образуются вакуоли в результате появления секрета, который
скапливается в просветах желез. На фоне высокого уровня прогестерона прекращаются
пролиферативные процессы в эндометрии, приостанавливаются митозы в железистых
и стромальных клетках. Строма разрыхляется, жидкость накапливается в
межклеточном пространстве, что является подготовительным процессом к имплантации.
В стромальных клетках возникает децидуальная реакция. Под влиянием высокого
уровня прогестерона происходят гипертрофия и дифференциация клеточных
элементов, а затем и генерализованная децидуальная трансформация. При отсутствии
беременности происходит лейкоцитарная инфильтрация стромы.
Перед менструацией
эндометрий представлен множеством отдельных элементов (стромальными клетками и
железами, окруженными извитыми артериолами.)
Менструация начинается
со спазма артериол, возникающей ишемии и последующих изменений в структуре
компактного и губчатого (но не базального) слоев эндометрия. Очаги некроза и геморрагии
приводят к отторжению эндометрия и кровянистым выделениям из матки, что и
является менструацией. Эндометрий сразу же регенерирует, и обнаженная
поверхность покрывается эпителием, полное восстановление осуществляется за 3 -4
дня. Далее опять следуют фазы пролиферации и секреции уже нового цикла.
Исчисляется
менструальный цикл с первого дня предыдущей до первого дня последующей
менструации.
Похожие статьи
загрузка...
|