| Главная » Файлы |
| Всего материалов в каталоге: 408 Показано материалов: 1-10 |
Страницы: 1 2 3 ... 40 41 » |
|
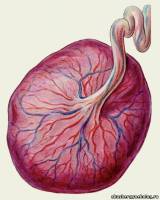
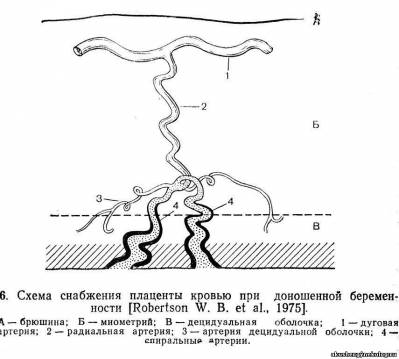
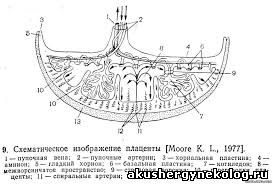
Плацента (placenta — детское место). Плацента является чрезвычайно важным органом, объединяющим функциональные системы матери и плода. По внешнему виду плацента похожа на круглый плоский диск. К началу родов масса плаценты составляет 500—600 г, диаметр — 15—18 см, толщина — 2—3 см. В плаценте различают две поверхности: материнскую, прилегающую к стенке матки, и плодовую, обращенную в полость амниона. Основной структурно-функциональной единицей плаценты считают котиледон (плацентой) — дольку плаценты, образованную стволовой ворсиной I порядка с отходящими от нее ветвями — ворсинами И и III порядка (рис. 18). Таких долек в плаценте насчитывается от 40 до 70. В каждом котиледоне часть ворсин, называемых якорными, прикрепляется к децидуальной оболочке; большинство — свободно плавает в материнской крови, циркулирующей в межворсинчатом пространстве. В межворсинчатом пространстве различают 3 отдела: артериальный (в центральной части котиледона), капиллярный (при основании котиледона), венозный (соответствует субхориальному и междолевому пространствам). Из спиральных артерий матки кровь под большим давлением впадает в центральную часть котиледона, проникая через капиллярную сеть в субхориальный и междолевой отделы, откуда поступает в вены, расположенные у основания котиледона и по периферии плаценты. Материнский и плодовый кровоток не сообщаются друг с другом. Их разделяет плацентарный барьер. Плацентарный барьер состоит из следующих компонентов ворсин: трофобласт, базальная мембрана трофобласта, строма, базальная мембрана эндотелия плодовых капилляров, эндотелий капилляров. На субклеточном уровне в плацентарном барьере выделяют 7 слоев различной электронной плотности. В терминальных ворсинах через плацентарный барьер осуществляется обмен между кровью матери и плода. Наиболее благоприятные условия для обмена создаются во вторую половину беременности, когда капилляры перемещаются к периферии ворсин и тесно прилегают к синцитию с образованием синцитиокапиллярных мембран, в области которых непосредственно происходит транспорт и газообмен. Рис. 18. Схема снабжения плаценты кровью при доношенной беременности: a — брюшина; 6 — миометрий; в — децидуальная оболочка; 1 — дуговая артерия; 2 — радиальная артерия; 3 — артерия децидуальной оболочки; 4 — спиральные артерии
Функции плаценты сложны и многообразны. Дыхательная функция заключается в доставке кислорода от матери к плоду и в удалении углекислого газа в обратном направлении. Газообмен осуществляется по законам простой диффузии. Питание плода и выведение продуктов обмена осуществляется за счет более сложных процессов. Синцитиотрофобласт плаценты продуцирует специфические протеины и гли-копротеиды, обладает способностью дезаминировать и переаминировать аминокислоты, синтезировать их из предшественников и активно транспортировать к плоду. Среди липидов плаценты 1/3 составляют стероиды, 2/3 — фосфолипиды, наибольшую часть — нейтральные жиры. Фосфолипиды участвуют в синтезе белков, транспорте электролитов, аминокислот, способствуют проницаемости клеточных мембран плаценты. Обеспечивая плод продуктами углеводного обмена, плацента выполняет гликогенообразовательную функцию до начала активного функционирования печени плода (IV месяц). Процессы гликолиза связаны с концентрацией глюкозы в крови матери и плода. Глюкоза проходит через плаценту путем избирательной диффузии, причем более половины глюкозы, поступающей из материнской крови, служит для питания самой плаценты. Плацента накапливает витамины и регулирует их поступление к плоду в зависимости от их содержания в крови матери. Токоферол и витамин К через плаценту не проходят. К плоду проникают только их синтетические препараты. Плацента обладает транспортной, депонирующей и выделительной функциями в отношении многих электролитов, в том числе важнейших микроэлементов (железо, медь, марганец, кобальт и др.). В транспорте питательных веществ к плоду и выведении продуктов обмена плода участвуют ферменты плаценты. Выполняя гормональную функцию, плацента вместе с плодом образует единую эндокринную систему (фетоплацентарная система). В плаценте осуществляются процессы синтеза, секреции и превращения гормонов белковой и стероидной природы. Продукция гормонов происходит в синцитии трофобласта, децидуальной ткани. Среди гормонов белковой природы в развитии беременности важное значение имеет плацентарный лактоген (ПЛ), который синтезируется только в плаценте, поступает в кровь матери, поддерживает функцию плаценты. Хорионический гонадотропин (ХГ) синтезируется плацентой, поступает в кровь матери, участвует в механизмах дифференцировки пола плода. Определенную роль в образовании сурфактанта легких играет пролактин, синтезируемый плацентой и децидуальной тканью. Из холестерина, содержащегося в крови матери, в плаценте образуются пре-гненолон и прогестерон. К стероидным гормонам плаценты относятся также эстрогены (эстрадиол, эстрон, эстриол). Эстрогены плаценты вызывают гиперплазию и гипертрофию эндометрия и миометрия. Кроме указанных гормонов, плацента способна продуцировать тестостерон, кортикостероиды, тироксин, трийодтиронин, паратиреоидный гормон, кальцитонин, серотонин, релаксин, окситоциназу и др. Обладая системами синтеза гуморальных факторов, тормозящих иммуно-компетентные клетки матери, плацента является компонентом системы иммуно-биологигеской защиты плода. Плацента как иммунный барьер разделяет два генетически чужеродных организма (мать и плод), предотвращая тем самым возникновение между ними иммунного конфликта. Определенную регулирующую роль при этом играют тучные клетки стромы ворсин хориона. Плацентарный барьер обладает избирательной проницаемостью для иммунных факторов. Через него легко проходят цитотоксические антитела к антигенам гистосовме-стимости и антитела класса Ig G . Плацента обладает способностью защищать организм длода от неблагоприятного воздействия вредных факторов, попавших в организм матери (токсические вещества, некоторые лекарственные средства, микроорганизмы и др.). Однако барьерная функция плаценты избирательна, и для некоторых повреждающих веществ она оказывается недостаточной. |
|
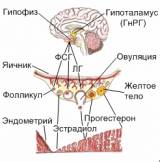
ФИЗИОЛОГИЧЕСКИЕ ПРОЦЕССЫ В ОРГАНИЗМЕ ЖЕНЩИНЫ В РАЗЛИЧНЫЕ ПЕРИОДЫ ЖИЗНИ В жизни женщины можно выделить периоды, которые характеризуются определенными возрастными анатомо-физиологическими особенностями: 1) детство; 2) период полового созревания; 3) период половой зрелости; 4) климактерический период; 5) менопауза и 6) постменопаузальный период. Детство — период жизни до 8 лет, в котором специфические функции яичников не проявляются, хотя эстрогены синтезируются. Матка небольшая. Шейка матки по длине и толщине превосходит размеры матки; маточные трубы извилистые, тонкие, с узким просветом; влагалище узкое, короткое, слизистая оболочка влагалища до 7 лет тонкая, эпителий представлен базальными и пара-базальными клетками. Наружные половые органы сформированы, но волосяной покров отсутствует. В течение первого года жизни размеры матки уменьшаются (к концу 1-го года масса матки равна 2,3 г, длина ее 2,5 см). В дальнейшем происходит увеличение массы матки, и к 6 годам она весит 4,0 г. Соотношение длины шейки и тела матки в конце 1-го года 2:1, к 5 годам — 1,5 :1, в 8 лет — 1,4:1. Гонадотропин-рилизинг-гормон (ГТ-РГ) образуется в гипоталамусе в очень маленьких количествах. В гипофизе образуются и выделяются ФСГ и ЛГ. Начинается постепенное образование обратной связи. Однако гипоталамо-гипофизарно-яичниковая система характеризуется незрелостью. Незрелость ядер гипоталамуса проявляется высокой чувствительностью передней доли гипофиза и нейросекреторных ядер медиобазального гипоталамуса к эстра-диолу. Она в 5—10 раз выше, чем у женщин в репродуктивном возрасте, в связи с чем малые дозы эстрадиола тормозят выделение гонадотропинов аденогипофизом. К 8 годам жизни (окончанию периода детства) у девочки сформированы все 5 уровней гипоталамо-гипофизарно-яичниковой (ГТЯ) системы, активность которой регулируется только с помощью механизма отрицательной обратной связи. Эстрадиол выделяется в очень небольших количествах, созревание фолликулов происходит редко и бессистемно. Выделение ГТ-РГ носит эпизодический характер, синаптические связи между адренергическими и дофаминерги-ческими нейронами не развиты, секреция нейротрансмиттеров незначительная. Выделение ЛГ и ФСГ аденогипофизом носит характер отдельных ациклических выбросов. Период полового созревания (пубертатный) продолжается с 8 до 17—18 лет. В этот период происходит созревание репродуктивной системы, заканчивается физическое развитие женского организма. Увеличение матки начинается с 8 лет. К 12—13 годам появляется угол между телом и шейкой матки, открытый кпереди (anteflexio), и матка занимает физиологическое положение в малом тазу, отклоняясь кпереди от проводной оси таза (anteversio). Соотношение длины тела и шейки матки становится равным 3:1. В I фазу пубертатного периода (10—13 лет) начинается увеличение молочных желез (телархе), которое завершается к 14—17 годам. К этому времени заканчивается оволосение (лобок, подмышечные впадины), начавшееся в 11—12 лет. В эпителии влагалища увеличивается количество слоев, появляются клетки поверхностного слоя с пикнозом ядер. Изменяется микрофлора влагалища, появляются лактобациллы. Идет процесс созревания гипоталамических структур, образуется тесная синаптическая связь между клетками, секретирующими либерины (ГТ-РГ, соматолиберин, кортиколиберин, тиролиберин), и нейротрансмиттеры. Устанавливается циркадный (суточный) ритм секреции ГТ-РГ, усиливается синтез гонадотропинов, их выброс приобретает ритмический характер Увеличение выделения ЛГ и ФСГ стимулирует синтез эстрогенов в яичниках, увеличивается количество рецепторов, чувствительных к половым стероидным гормонам во всех органах репродуктивной системы. Достижение высокого уровня эстрадиола в крови стимулирует выброс гонадотропинов. Последний завершает созревание фолликула и процесс овуляции. Этот период завершается наступлением первых менструаций — менархе. Во II фазу пубертатного периода (14—17 лет) завершается созревание гипота-ламических структур, регулирующих функцию репродуктивной системы. Устанавливается цирхоральный (часовой) ритм секреции ГТ-РГ, увеличивается выделение ЛГ и ФСГ аденогипофизом, усиливается синтез эстрадиола в яичниках. Формируется механизм положительной обратной связи. Менструальный цикл приобретает овуляторный характер. На время наступления и течение периода полового созревания влияют внутренние и внешние факторы. К внутренним факторам относят наследственные и конституциональные факторы, состояние здоровья, массу тела; к внешним — климатические условия (освещенность, географическое положение, высота над уровнем моря), питание (содержание в пище белков, витаминов, жиров, углеводов, микроэлементов). Период половой зрелости (репродуктивный период) занимает промежуток времени от 16—17 до 45 лет. Функция репродуктивной системы направлена на регуляцию овуляторного менструального цикла. К 45 годам угасает репродуктивная, а к 55 — гормональная активность репродуктивной системы. Таким образом, продолжительность функциональной активности репродуктивной системы генетически закодирована на возраст, который является оптимальным для зачатия, вынашивания и вскармливания ребенка. Климактерический период (пременопаузальный) — от 45 лет до наступления менопаузы. Согласно гипотезе, выдвинутой в 1958 г. В. М. Дильманом и развитой в его последующих работах (1968—1983), в этот период наблюдается старение гипоталамуса, что проявляется повышением порога его чувствительности к эстрогенам, постепенным прекращением пульсирующего ритмичного синтеза и выделения ГТ-РГ. Нарушается механизм отрицательной обратной связи, увеличивается выделение гонадотропинов (повышение содержания ФСГ с 40 лет, Л Г с 25 лет). Нарушения функции гипоталамуса усугубляют нарушения гонадо-тропной функции гипофиза, фолликуло- и стероидогенез в яичниках. Увеличивается образование в тканях мозга катехоламинов. Вероятно, происходят возрастные изменения в рецепторном аппарате — уменьшение эстрадиоловых рецепторов в гипоталамусе, гипофизе и тканях-мишенях. Нарушение передачи нервных импульсов связано с возрастными дегенеративными изменениями в окончаниях дофамин- и серотонинергических нейронов гипоталамуса и надгипоталамиче-ских структур. Ускоряется процесс гибели ооцитов и атрезии примордиальных фолликулов, уменьшается число слоев клеток гранулезы и тека-клеток. Уменьшение образования эстрадиола в яичниках нарушает овуляторный выброс ЛГ и ФСГ, не происходит овуляции, не образуется желтого тела. Постепенно снижается гормональная функция яичников и наступает менопауза. Менопауза — это последняя менструация, которая в среднем наступает в возрасте 50,8 года. Постменопаузальный период начинается после менопаузы и длится до смерти женщины. В постменопаузальный период уровень ЛГ возрастает в 3 раза, а ФСГ — в 14 раз по сравнению с секрецией в репродуктивный период. В глубокой постменопаузе уменьшается образование дофамина, серотонина, норадрена-лина. Основным путем синтеза эстрогенов становится внеяичниковый (из анд-рогенов), а основным эстрогеном становится эстрон: 98% его образуется из андростендиона, секретирующегося в строме яичников. В дальнейшем только 30% эстрогенов образуется в яичниках, а 70% — в надпочечниках. Через 5 лет после менопаузы в яичниках обнаруживаются единичные фолликулы; уменьшается масеа яичников и матки. К 60 годам масса яичников уменьшается до 5,0 г, а объем до 3 см3 (в репродуктивном возрасте объем яичников в среднем равен 8,2 см3). |
|
МОЛОЧНЫЕ ЖЕЛЕЗЫ Молочные железы — сложный в анатомическом и функциональном отношении орган. Они расположены на передней грудной стенке между III и IV ребрами. Тело железы имеет форму выпуклого диска с неровной поверхностью спереди, где находятся выступы и углубления, заполненные жировой клетчаткой. Задняя поверхность железы прилегает к фасции большой грудной мышцы. Паренхима железы представлена сложными альвеолярно-трубчатыми железами, собранными в мелкие дольки, из которых формируются крупные доли. Каждая доля имеет выводной проток. Некоторые протоки могут соединяться перед выходом на поверхность соска, поэтому число отверстий на соске может быть от 12 до 20. Паренхима железы заключена в соединительнотканный футляр, образованный расслоением поверхностной грудной фасции, покрывающей спереди большую грудную и зубчатую мышцы (см. цв. вклейку, рис. 1). Под передним листком расщепленной поверхностной фасции имеется большое количество жировой ткани, окружающей молочную железу снаружи и проникающей между ее долями. От фасциального футляра в глубь железы распространяются соединительнотканные тяжи и перегородки. Они пронизывают всю ткань железы и образуют ее мягкий остов, в котором располагаются жировая клетчатка, молочные протоки, кровеносные и лимфатические сосуды, нервы. Между железистыми дольками паренхимы имеется более нежная и рыхлая соединительная ткань, лишенная жировой клетчатки. Внутридолько-вые перегородки продолжаются кпереди, за пределы фасциального футляра железы, к глубоким слоям кожи в виде соединительнотканных тяжей — связок Купера. Молочная железа снабжается кровью ветвями внутренней грудной и подмышечной артерий, а также ветвями межреберных артерий. |
|
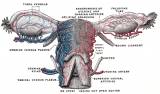
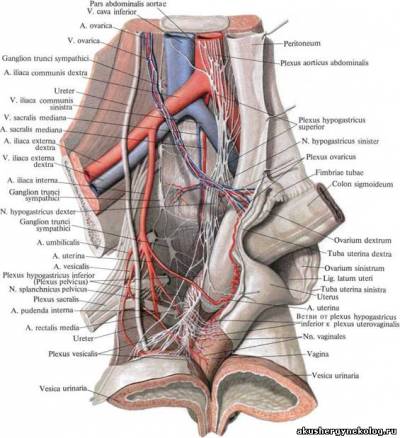
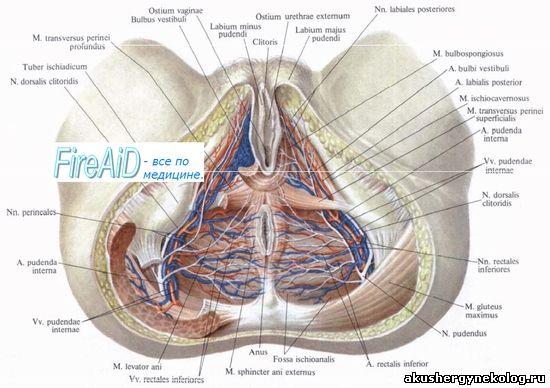
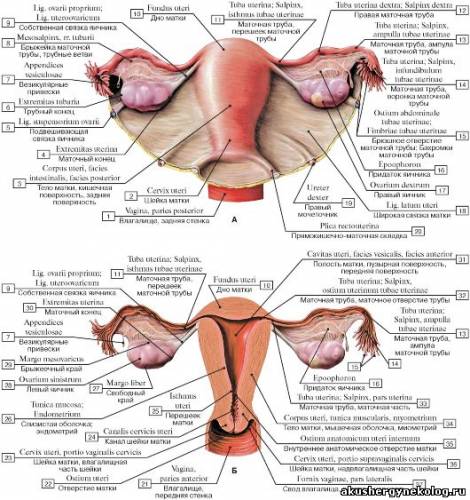
Внутренние половые органы Влагалище (vagina, colpos) — легко растяжимая мышечно-фиброзная трубка длиной около 10 см. Оно несколько изогнуто, выпуклость обращена кзади. Верхним своим краем влагалище охватывает шейку матки, а нижним — открывается в преддверие влагалища. Передняя и задняя стенки влагалища соприкасаются между собой. Шейка матки вдается в полость влагалища, вокруг шейки образуется желобообразное пространство — свод влагалища (fornix vaginae). В нем различают задний свод (более глубокий) и передний (более плоский). Передняя стенка влагалища в верхней части прилежит к дну мочевого пузыря и отделена от него рыхлой клетчаткой, а нижней соприкасается с мочеиспускательным каналом. Верхняя четверть задней стенки влагалища покрыта брюшиной (прямокишечно-маточное углубление — excavatio rectouterine); ниже задняя стенка влагалища прилежит к прямой кишке. Стенки влагалища состоят из трех оболочек: наружной (плотная соединительная ткань), средней (тонкие мышечные волокна, перекрещивающиеся в различных направлениях) и внутренней (слизистая оболочка, покрытая многочисленными поперечными складками — rugae vaginales). Матка (uterus, или metra, hystera) — непарный полый мышечный орган, располагающийся в малом тазу между мочевым пузырем (спереди) и прямой кишкой (сзади). Длина матки колеблется от 6,0 до 7,5 см, из которых на шейку приходится 2,5—3 см. Ширина в области дна — 4—5,5 см, толщина стенок — 1—2 см (по В. С. Груздеву). Матка имеет форму сплющенной спереди назад груши. В ней различают дно, тело и шейку. Дно матки (fundus uteri) — верхняя часть, выступающая выше уровня вхождения в матку маточных труб. Тело матки (corpus uteri) имеет треугольные очертания, суживаясь постепенно по направлению к шейке. Шейка (cervix uteri) — продолжение тела. В ней различают влагалищную часть (portio vagi-nalis) и верхний отрезок, непосредственно примыкающий к телу (portio supra-vaginal). На фронтальном срезе (рис. 7) полость матки имеет вид треугольника с основанием, обращенным к дну матки, и вершиной — к шейке. В области углов основания в полость матки открываются маточные трубы. Вершина треугольника полости матки продолжается в канал шейки матки (canalis cervicalis uteri). На границе между телом матки и шейкой располагается небольшой отдел — перешеек матки (isthmus uteri), из которого во время беременности формируется нижний сегмент матки. Канал шейки матки имеет 2 сужения. Место перехода шейки матки в перешеек соответствует внутреннему зеву (orificium uteri internum). Во влагалище канал шейки открывается наружным зевом (orificium uteri externum). Это отверстие бывает круглым (у нерожавших) или поперечно-овальным (у рожавших). Наружный зев шейки матки ограничен двумя губами — передней (labium anterius) и задней (labium posterius). Стенка матки состоит из трех основных слоев. Наружный слой (perimetrium) представлен висцеральной брюшиной, сросшейся с маткой и являющейся ее серозной оболочкой. Средний слой (miometrium) — мышечная оболочка, состав ляющая главную часть стенки. Гладкомышечные волокна переплетаются в различных направлениях. В теле матки (и особенно в дне) значительно больше мышечной, чем соединительной, ткани. В шейке матки, наоборот, более выражена соединительнотканная структура. Внутренний слой (endometrium) является слизистой оболочкой, покрытой мерцательным эпителием, не имеющей складок. Она пронизана простыми трубчатыми железами (glandulae uterinae). В слизистой оболочке шейки, кроме трубчатых желез, находятся слизистые железы (glandulae cervicales). Рис. 7. Матка, маточные трубы, яичники и часть влага; ица (фронтальный срез, вид сзади): 1 — ostium uterinum tubae; 2 — plicae istmicae; 3 — ramus ovaricus a. ute пае; 4 — ramus tubarius a. uterinae; 5 — plicae ampullares; 6 — ampulla tubae; 7 — fimbriae tubae; 8 — folliculis ovaricus vesiculosus; 9 — stroma ovarii; 10 — corpus luteum; 11 — lig. teres uteri; 12 — a. uterina; 13 — cavum uteri; 14 — r. vaginalis a. uterinae; 15 — ostium uteri; 16 — columna rugarum anterior; 17 — rugae vaginales; 18 — plicae palmatae; 19 — canalis cervicis uteri; 20 — cervix uteri; 21 — lig. latum uteri; 22 — lig. teres uteri; 23 — mesovarium; 24 — mesosalpinx; 25 — lig. ovarii proprium; 26 — fundus uteri
Глава 3. Клиническая анатомия женских половых органо От боковых поверхностей дна матки с обеих сторон отходят маточные трубы (tuba uterinae, salpinx, tuba Fallopii). Это парный трубчатый орган длиной 10—12 см. Трубы заключены в складку брюшины, составляющую верхнюю часть широкой маточной связки и носящую название «брыжейка трубы» (mesosalpinx). Маточная труба имеет следующие отделы: маточная часть (pars uterina) расположена в толще стенки матки, перешеек (isthmus tubae uterinae), находящийся в складке брюшины, и ампула маточной трубы (ampula tubae uterinae) —латеральная расширенная часть трубы, следующая за перешейком. На нее приходится около половины протяжения трубы. Конечное воронкообразное расширение трубы называется воронкой трубы (infundibulum tubae uterinae). Края воронки снабжены многочисленными отростками неправильной формы — fimbriae tubae (бахромки). Одна из бахромок тянется в складке брюшины до яичника (fimbria ovarica). В верхушке воронки находится круглое отверстие (ostium abdominale tubae). В проксимальном направлении труба соединяется с полостью матки (ostium uterinum tubae). Просвет канала трубы, чрезвычайно узкий в интерстициальной части (1 мм), по направлению к воронке постепенно расширяется до 6—8 см. Снаружи труба покрыта серозной оболочкой. Под ней располагается соединительнотканная оболочка, содержащая сосуды и нервы. Под соединительнотканной оболочкой находятся мышечная оболочка (гладкие мышцы), состоящая из двух слоев: продольного и циркулярного. Следующий слой стенки маточной трубы представлен слизистой оболочкой с продольными складками. Чем ближе к воронке, тем складки выражены сильнее. Яичник (ovarium, oophoron) — парный орган, является женской половой железой. Это овальное тело длиной 2,5 см, шириной 1,5 см, толщиной 1 см (см. рис. 7). В нем различают две поверхности и два полюса. Верхний край яичника, несколько закругленный, обращен к маточной трубе. Один полюс яичника соединен с маткой собственной связкой (lig. ovarii proprium). Второй полюс обращен к боковой стенке таза. Свободный край яичника смотрит в брюшную полость (margo liber). Другим краем яичник прикрепляется к заднему листку широкой связки (margo mesovaricus). Этот край обозначается белой линией (линия Фарре) — местом перехода брюшинного покрова в зародышевый эпителий, который покрывает всю свободную поверхность яичника. Под эпителиальным покровом расположена белочная оболочка (tunica albuginea). Этот слой без резкой границы переходит в мощный корковый слой (cortex ovarii). К верхнему трубному концу яичника прикрепляется яичниковая фимбрия, а также треугольной формы складка брюшины — связка, подвешивающая яичник (lig. suspensorium ovarii), спускающаяся к яичнику сверху от пограничной линии (linea terminalis pelvis) и заключающая яичниковые сосуды и нервы. |