| Главная » Файлы » Инфекции |
| [ Скачать с сервера (141.0 Kb) ] | 06.04.2011, 17:46 | |||||||||||||||||||||||||
|
Открыт в Определение Цитомегаловирус, (CMV, Cytomegalovirus, от греч. cyto-, «клетка», и -megalo-, «большой») — это род вирусов группы Herpesvirus : для человека обычно применяется название HCMV или Герпесвирус человека 5 (HHV-5). Систематика Цитомегаловирус, возбудителем которого является Cytomegalovirus hominis, принадлежит к подсемейству Betaherpesvirinae семейства Herpesviridae, которое также включает Roseolovirus. Другие вирусы герпеса относятся к семейству Alphaherpesvirinae (включающее HSV 1 and HSV 2 and Varicella Zoster virus) и к семейству Gammaherpesvirinae (включающее Вирус Эпштейна-Барра). Все вирусы герпеса имеют свойство латентно находиться в теле человека долгие периоды времени. Эпидемиология HCMV обнаружен практически во всех точках земного шара и распространен среди всех социоэкономических групп, им инфицированы около 50-80 % населения США, о чём свидетельствует наличие антител среди большей части населения. Инфекция HCMV наиболее распространена в развивающихся странах и сообществах с низким социоэкономическим статусом, и представляет собой наиболее частую причину врожденных дефектов, вызванных вирусами. Пути передачи воздушно-капельным путем, а также через слюну при поцелуях; половым путем — при контакте со спермой и слизистой матки; при переливании крови; при родах и во время пребывания ребенка в утробе в процессе беременности; через молоко матери при грудном кормлении ребенка; Строение Патогенез Срок от 20 до 60 дней считается инкубационным для ЦМВ, тогда как острая фаза заболевания длится от 2 до 6 недель.Вирус попадает в кровь здорового человека и вызывает выраженный иммунный ответ, который заключается в образовании антител – специфических защитных белков – иммуноглобулинов М ( Anti - CMV - IgM ), а также основной защитной реакции против вирусов – клеточной. Лимфоциты CD 4 и CD 8 обладают мощной активностью против цитомегаловирусов. Поэтому при угнетении клеточного иммунного ответа, например при нарушении образования лимфоцитов CD 4 при СПИДе, цитомегаловирусная инфекция активно развивается и приводит к реактивации ранее латентной инфекции. Иммуноглобулины М против цитомегаловируса образуются примерно через 4-7 недель после заражения и находятся в крови на протяжении 16-20 недель. Обнаружение их в крови в эти сроки может быть свидетельством первичной цитомегаловирусной инфекции. Затем иммуноглобулины М заменяются на иммуноглобулины G ( Anti - CMV - IgG ), которые присутствуют в крови в той или иной степени на протяжении всей последующей жизни. Где именно хранится вирус неизвестно, предполагается его наличие во многих органах и тканях. Клетки, пораженные цитомегаловирусом, имеют характерный вид – они увеличиваются в размерах (что и определило название вируса), а при микроскопии похожи на «совиный глаз». Патологическая анатомия Зараженные цитомегаловирусом клетки (предположительно эпителиальные) имеют гигантские размеры, в 2 – 4 раза превышающие размеры окружающих клеток, и часто содержат внутриядерные включения. Эти включения имеют диаметр 8 – 10 мкм, расположены эксцентрично и окружены зоной просветления. Пораженная клетка напоминает совиный глаз. Иногда имеются и мелкие зернистые включения в цитоплазме. При цитомегаловирусной инфекции гигантские клетки обнаруживаются в самых разных органах – слюнных железах, легких, печени, почках, кишечнике, поджелудочной железе, надпочечниках, ЦНС. Воспалительный инфильтрат при цитомегаловирусной инфекции представлен лимфоцитами, моноцитами, макрофагами, плазматическими клетками. Иногда образуются гранулемы, особенно в печени. Цитомегаловирусная инфекция часто сопровождается иммунологическими нарушениями. Так, у грудных детей обнаруживают иммунные комплексы, иногда в сочетании с гломерулонефритом. Иммунокомплексный гломерулонефрит иногда наблюдается и при цитомегаловирусной инфекции у реципиентов почки. Клиническая картина факторы риска
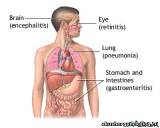
Врожденная цитомегаловирусная инфекция Внутриутробное заражение цитомегаловирусом может стать причиной генерализованной инфекции, а может и вообще никак не проявиться. Внутриутробное инфицирование цитомегаловирусом отмечается у 0,4 - 5% новорожденных. Она наблюдается почти исключительно у детей, матери которых перенесли во время беременности первичную цитомегаловирусную инфекцию. У 60 – 80% больных обнаруживают петехии, гепатоспленомегалию и желтуху. В 30 – 50% случаев отмечаются микроцефалия с внутричерепными кальцификатами или без них, внутриутробная задержка развития, недоношенность. Реже встречаются паховые грыжи и хориоретинит. Изменения лабораторных показателей (в порядке убывания частоты): сывороточная концентрация IgM свыше 20 мг%, атипичные мононуклеары в крови, повышение активности аминотрансфераз в сыворотке, тромбоцитопения, гипербилирубинемия, повышенная концентрация белка в СМЖ. Прогноз неблагоприятный; летальность составляет 20 – 30%. Большинство выживших детей отстают в умственном развитии или плохо слышат. Дифференциальный диагноз должен включать другие врожденные инфекции (сифилис, краснуху, токсоплазмоз, герпес, энтеровирусную инфекцию) и сепсис. У 5 – 25% детей, заразившихся цитомегаловирусом во внутриутробном периоде и избежавших генерализованной инфекции, в последующие несколько лет выявляют задержку психомоторного развития, тугоухость, нарушения зрения, аномалии развития зубов. Приобретенная цитомегаловирусная инфекция 1.) Приобретенная цитомегаловирусная инфекция у Новорожденных Ребенок может заразиться цитомегаловирусом во время родов (при прохождении по инфицированным родовым путям) или после рождения (через материнское молоко и другие биологические жидкости). Заражаются 40 – 60% детей, дольше 1 мес находившихся на естественном вскармливании серопозитивными матерями. Заражение новорожденного возможно и при переливании ему крови. Переливание серонегативным маловесным новорожденным и серонегативным беременным компонентов крови, заготовленных от серонегативных доноров, снижает риск заражения. У большинства новорожденных, заразившихся во время или после родов, цитомегаловирусная инфекция остается бессимптомной. Однако у некоторых из них, особенно у недоношенных, развивается затяжная интерстициальная пневмония. Иногда ее возбудителем вместе с цитомегаловирусом служат Chlamydia trachomatis, Pneumocystis carinii, Ureaplasma urealyticum. Возможны медленная прибавка в весе, увеличение лимфоузлов, сыпь, гепатит, анемия, появление в крови атипичных мононуклеаров. Выделение цитомегаловируса в окружающую среду часто продолжается месяцами и годами. 2.) Приобретенная цитомегаловирусная инфекция у лиц с нормальным иммунитетом Самая частая форма цитомегаловирусной инфекции у лиц с нормальным иммунитетом, вышедших из периода новорожденности, – мононуклеозоподобный синдром. Он развивается спонтанно или после переливания компонентов крови, содержащих лейкоциты, и встречается в любом возрасте, но чаще всего у молодых людей, ведущих половую жизнь. Инкубационный период составляет 20 – 60 сут; продолжительность заболевания – 2 – 6 нед. Характерны длительная высокая лихорадка, иногда с ознобами, выраженная утомляемость, недомогание. Часто отмечаются миалгия, головная боль, спленомегалия. В отличие от инфекционного мононуклеоза при цитомегаловирусной инфекции ангина и увеличение заднешейных и затылочных лимфоузлов наблюдаются редко. Иногда, особенно при лечении ампициллином, появляется сыпь, напоминающая краснуху. Еще реже встречаются интерстициальная или очаговая пневмония, миокардит, плеврит, артрит, энцефалит. Редкое осложнение – синдром Гийена – Барре. Характерен относительный лимфоцитоз, причем более 10% лимфоцитов – атипичные (их называют атипичными мононуклеарами). Общее количество лейкоцитов может быть сниженным, нормальным или резко повышенным. Желтуха бывает редко, но активность аминотрансфераз и ЩФ в сыворотке обычно слегка повышена. Гетерофильные антитела отсутствуют. Часто отмечается появление ревматоидного фактора, антинуклеарных антител, криоглобулинов, холодовых антител. В периоде выздоровления изредка наблюдаются гемолитическая анемия, тромбоцитопения, нейтропения. Большинство больных выздоравливают полностью, хотя постинфекционная астения держится месяцами. Выделение цитомегаловируса с мочой, шеечной слизью, спермой и слюной продолжается месяцы и годы. Изредка наблюдаются рецидивы инфекции с лихорадкой и недомоганием, иногда – с вегетативными нарушениями (потливостью, приливами). 3.) Приобретенная цитомегаловирусная инфекция у лиц с ослабленным иммунитетом В случае иммунной недостаточности организма возможны три формы проявления заболевания: ОРВИ (острая респираторная вирусная инфекция) — в данном случае представлены все симптомы ОРВИ (слабость, общее недомогание, быстрая утомляемость, немного повышенная температура тела, головные боли, насморк, увеличение и воспаление слюнных желез, белесоватые налеты на языке и деснах; иногда возможно наличие воспаленных миндалин. Генерализованная форма — поражение ЦМВ внутренних органов (воспаление печеночной ткани, надпочечников, почек, селезенки, поджелудочной железы). Поражение органов мочеполовой/мочевыводящей системы — проявляется в виде неспецифического и периодического воспаления. Трансплантация После трансплантации почки, сердца, легких, печени он вызывает лихорадку с лейкопенией, гепатит, пневмонию, эзофагит, гастрит, колит, ретинит. Риск этих осложнений максимален между 1 -м и 4-м месяцами после трансплантации, однако ретинит возникает и позже. Первичная цитомегаловирусная инфекция опаснее реактивации вируса. Кроме того, исследования показали, что серопозитивные реципиенты внутренних органов восприимчивы к иным штаммам цитомегаловируса, полученным от донора (в этих случаях тоже развивается инфекция). Реактивация цитомегаловируса у реципиентов внутренних органов встречается чаще, чем первичная инфекция, но протекает легче. Тяжесть клинических проявлений зависит от ряда факторов, в частности от степени подавления иммунитета. Одни иммунодепрессанты (например, антитимоцитарный иммуноглобулин) предрасполагают к тяжелым клиническим проявлениям больше, чем другие (например, циклоспорин). Особенно часто цитомегаловирусная инфекция поражает сами трансплантаты, вызывая гепатит в трансплантированной печени, пневмонию – в трансплантированных легких. У 15 – 20% реципиентов костного мозга развивается цитомегаловирусная пневмония, от которой погибают 84 – 88% больных. Ее риск особенно высок между 5-й и 13-й неделями после трансплантации. К пневмонии предрасполагают некоторые схемы иммуносупрессивной терапии, острая реакция «трансплантат против хозяина», пожилой возраст, виремия, наличие антител к цитомегаловирусу до трансплантации. ВИЧ Цитомегаловирус – один из важных возбудителей оппортунистических инфекций при СПИДе. Цитомегаловирусной инфекцией страдают почти все больные СПИДом, нередки ретинит и генерализованная инфекция. Это одна из частых причин смерти ВИЧ-инфицированных. Цитомегаловирус реактивируется, как правило, тогда, когда количество лимфоцитов CD4 становится менее 50 – 100 мкл-1. Обусловленное цитомегаловирусом поражение Т-лимфоцитов, возможно, усугубляет вызванный ВИЧ иммунодефицит. У больных с ослабленным иммунитетом цитомегаловирусная инфекция обычно начинается продолжительной лихорадкой, недомоганием, снижением аппетита, утомляемостью, потливостью по ночам, артралгией и миалгией. Им часто сопутствуют изменения биохимических показателей функции печени, лейкопения, тромбоцитопения, лимфоцитоз, появление в крови атипичных мононуклеаров. О развитии пневмонии свидетельствуют тахипноэ, гипоксия, сухой кашель. При рентгенографии грудной клетки выявляют двусторонние множественные мелкоочаговые тени на фоне сетчатого легочного рисунка или только сетчатую перестройку легочного рисунка (изменения возникают в периферических отделах нижних долей и распространяются по направлению к корням), реже – ограниченное затемнение или множественные очаговые тени. Дифференциальный диагноз включает другие вирусные, бактериальные и грибковые пневмонии, в том числе пневмоцистную, легочное кровотечение, лучевой и лекарственный пневмониты. Поражение цитомегаловирусом ЖКТ может быть локализованным или распространенным. Оно встречается почти исключительно у больных с ослабленным иммунитетом. Язвы пищевода, желудка, тонкой и толстой кишки приводят к кровотечениям и перфорации. Цитомегаловирусная инфекция вызывает обострение предшествующего неспецифического язвенного колита. Часто, особенно после трансплантации печени, развивается гепатит. Описаны цитомегаловирусный некалькулезный холецистит и адреналит. У больных СПИДом встречаются две формы цитомегаловирусного энцефалита. Одна из них сходна со СПИД-дементным синдромом (ВИЧ-энцефалопатией) и проявляется прогрессирующим снижением интеллекта, вторая – представляет собой вентрикулоэнцефалит, для которого характерны поражение черепных нервов, нистагм, дезориентация, сонливость и расширение желудочков головного мозга. Еще одна форма цитомегаловирусной инфекции – подострая прогрессирующая полирадикулопатия, при ранней диагностике и терапии во многих случаях излечимая. На фоне нормального иммунитета цитомегаловирус изредка вызывает менингоэнцефалит. Цитомегаловирусный ретинит – распространенная причина потери зрения у больных с ослабленным иммунитетом, особенно у ВИЧ-инфицированных. Сначала появляются мелкие мутные белые очаги некроза сетчатки, которые распространяются от центра к периферии. Позже возникают кровоизлияния, периваскулярные инфильтраты, отек сетчатки (Рис. 1). Дифференциальный диагноз включает токсоплазменный, кандидозный и герпетический ретиниты. сетчатки, и тогда изменения при прямой офтальмоскопии не видны. Смерть при цитомегаловирусной инфекции обусловлена постоянной виремией и полиорганным поражением. Для терминальной стадии заболевания характерны прогрессирующая пневмония, панцитопения, гиперамилаземия, артериальная гипотония, присоединение бактериальных, грибковых и протозойных инфекций. При аутопсии обнаруживают обширный некроз надпочечников, в ткани которых имеются гигантские клетки с включениями, а также поражение других органов. Диагностика Существуют три основные группы пациентов, для которых актуален контроль за активностью ЦМВ: 1) Беременные 2) Лица, страдающие рецидивирующим герпесом 3) Пациенты с нарушенным иммунным ответом (ВИЧ, трансплантация, аутоиммунные заболевания) Методы ЦМВ инфекции используются цитологический, серологический, молекулярно-биологический и вирусологический методы исследования. Цитологическая диагностика основана на выявлении в разных биотопах так называемых цитомегалических клеток, в которых формируется большое внутриядерное включение, значительно увеличивающее их размеры. Образование таких клеток характерно только для ЦМВ, их выявление имеет бесспорное диагностическое значение. Однако посредством отмеченного метода диагностируется только 50 % заболеваний. Используется так же цитологическое исследование мазков-отпечатков, взятых для экспресс - диагностики внутриутробного ЦМВ инфицирования с поверхности ворсинчатого хориона и оболочек последа сразу после родов. Серологические методы исследований при ЦМВ инфекции направлены на выявление специфических антител разных классов к антигенам вируса (ИФА-имуноферментный анализ, ElISA - enzyme-linked immunosorbent assay, ЛИФА - лантанидный иммуноферментный анализ и другие). По данным ряда авторов ценность отмеченных методов серологической диагностики небольшая за счет практически тотальной распространенности вирусов, возможности перекрестных реакций антител, зависимости от общего иммунного статуса организма. Другие ученые придерживаются мнения, что реакции определения Ig M-антител, Ig G-антител (особенно с характеристикой авидности), Ig G-антител к сверхраннему белку ЦМВ отличаются высокой специфичностью и достаточной чувствительностью. Определенные таким образом антитела к антигенам ЦМВ позволяют не только устанавливать диагноз ЦМВ инфицирования, но и обозначить особенности хода инфекции. Из молекулярно-биологических средств диагностики ЦМВ используются реакция ДНК-гибридизации и полимеразная цепная реакция (ПЦР). Чувствительность реакции ДНК-гибридизации превышает все известные методы, с ее помощью можно определить даже одну молекулу ДНК ЦМВ. ДНК-зонд и ДНК-стандарт является рекомбинантной плазменной ДНК, которая содержит фрагмент генома ЦМВ, что отвечает типоспецифической вирусной детерминанте "позднего белка". В последнее время широко применяется ПЦР. Это метод амплификации in vitro, посредством которого можно выделить и размножить любой отрезок генома вируса. Высокая эффективность системы амплификации обеспечивает выявление вируса независимо от уровня его репродукции и особенностей иммунных реакций человека. Самым существенным преимуществом ПЦР является возможность выявлять ранние стадии патологического процесса, латентную и персистирующую инфекцию. Современные модификации ПЦР позволяют проводить не только идентификацию ЦМВ, но и определять количественные параметры виремии. Это имеет большое значение для контроля эффективности проведенного лечения. Основным и наиболее диагностически достоверным в период острых проявлений болезни, имеется вирусологический метод. Для выявления ЦМВ клеток применяются культуры фибробластов и диплоидные клетки легких эмбриона человека. В них происходит репродукция ЦМВ с развитием цитопатогенного действия через 1-30 суток после поражения. Последующая идентификация возбудителя проводится посредством специфических сывороток.Профилактика цитомегаловирусной инфекции Профилактику цитомегаловирусной инфекции целесообразно проводить у людей, относящихся к группе риска. К ним относятся ВИЧ-инфицированные лица, особенно со СПИДом; лица, перенесшие трансплантацию внутренних органов; лица, страдающие иммунодефицитом в результате других причин. Соблюдение правил личной гигиены, даже самое тщательное, не позволяет избежать заражения цитомегаловирусами, поскольку вирусы распространены повсеместно и передаются воздушно-капельным путем. Поэтому профилактика у больных групп риска проводится противовирусными препаратами: ганцикловиром, фоскарнетом, ацикловиром. Кроме того, для снижения вероятности возникновения цитомегаловирусной инфекции среди реципиентов внутренних органов и костного мозга рекомендуется тщательный подбор доноров с учетом их инфицированности цитомегаловирусной инфекцией. Лечение цитомегаловирусной инфекции Мононуклеозоподобный синдром при неосложненном течении специального лечения не требует. Достаточно традиционного лечения, как при обычной простуде. Главное не забывать пить побольше жидкости. Препаратом выбора для лечения цитомегаловирусной инфекции у больных группы риска является ганцикловир (цимевен). Для лечения используются внутривенные формы препарата. Таблетки эффективны лишь в отношении профилактики. Побочные эффекты ганцикловира:
Предупреждения:
Для лечения используют также фоскарнет, который считается более эффективным у больных ВИЧ-инфекцией. Побочные эффекты:
Похожие статьи | ||||||||||||||||||||||||||
| Просмотров: 13626 | Загрузок: 412 | Комментарии: 1 | Рейтинг: 2.0/1 | ||||||||||||||||||||||||||
| Всего комментариев: 0 | |